Glutine e salute
L’argomento è oggetto di moltissimi studi e ricerche sia scientifiche che report giornalistici.
L’articolo di seguito, integralmente riportato, è una presentazione completa delle problematiche correlate al consumo di prodotti contenenti glutine.
In evidenza
“il riconoscimento delle diverse forme cliniche dovute all’ingestione di glutine”.
“l’importanza di un esame d’insieme della problematiche afferenti questa patologia come l’infiammazione della mucosa intestinale, l’equilibrio della flora intestinale, la giusta presenza degli enzimi digestivi, la correzione del deficit di assorbimento e l’aspetto immunologico”.
“la parte riguardante i danni che il glutine può arrecare alla mucosa intestinale e in che modo li provoca”.
DISTURBI CORRELATI AL CONSUMO DEL GLUTINE
Filip Dudal D.O. Institute for Functional Medicine Certified Practitioner (IFMCP) USA
“Generalmente si considera che il Morbo Celiaco sia l’unica forma di disturbo causato dall’ingestione del glutine. In realtà diversi studi scientifici, condotti dal Dr. Alessio Fasano della Harvard University, dimostrano che esistono una serie di disturbi correlati al consumo del glutine che vanno ben oltre la conclamata celiachia. Le proteine del glutine non vengono sempre completamente digerite. Ciò produce una grande quantità di sostanze che provocano una risposta immunitaria e infiammatoria cronica soprattutto nei soggetti geneticamente predisposti e in forme minori si può presentare in soggetti che non lo sono.
Sfatiamo il luogo comune. Tanti pensano che l’ingestione del glutine porti unicamente a problemi digestivi. Non è così. Il glutine può essere causa di altri sintomi definiti extra digestivi quali: dolori articolari, herpes, dermatiti, astenia, asma, disturbi neurologici e cognitivi (difficoltà di concentrazione, di memoria, lentezza mentale e abbassamento del tono
dell’umore). La mancanza di sintomi digestivi fa sì che quelli extra-digestivi sopra citati non vengano riconosciuti come correlati al consumo del glutine. In realtà, come vedremo nel corso di questo articolo, l’assunzione di glutine provoca diverse forme cliniche.
L’esposizione cronica al glutine in persone sensibili causa un’alterazione della barriera intestinale e della sua funzione selettiva di assorbimento. Ne risulta un malassorbimento delle sostanze nutritive necessarie al buon funzionamento del metabolismo corporeo.
Vi sono diversi gradi di reazione immunologica al glutine che si traducono in diverse forme cliniche.
Non si tratta sempre e solo di “celiachia o non celiachia ”. Il quadro è più complesso e comprende alcune forme allergiche, forme auto-immuni e forme non-allergiche. Si rendono dunque necessari dei test che possano mettere in evidenza ogni grado di reazione al glutine.
Il trattamento delle varie forme cliniche non deve essere solo limitato all’esclusione del glutine dall’alimentazione. Vanno considerate l’infiammazione della mucosa intestinale, l’equilibrio della flora intestinale, la giusta presenza degli enzimi digestivi, la correzione del deficit di assorbimento e l’aspetto immunologico. Una volta riconosciuta e confermata la forma clinica specifica con un pannello completo di esami di laboratorio su sangue, sulle feci e sulla mucosa orale si avranno tutti gli elementi necessari per instaurare un trattamento personalizzato ed efficace.
Per saperne di più
Il glutine è la principale proteina strutturale che compone il frumento ed è contenuto anche in altri cereali come il farro, la segale, la spelta e l’orzo.
Tante persone pensano che il Kamut® contenga meno glutine. In realtà è l’esatto contrario.
Il grano Khorasan a marchio Kamut® di origine egiziana contiene glutine spesso in quantità maggiore del frumento stesso. Fu introdotto negli Stati Uniti nel 1949 e fu dapprima denominato “Grano del Re Tut” per poi essere registrato come marchio Kamut® nel 1990.
Nell’era moderna l’industria alimentare ha favorito la selezione, lo sviluppo e la coltivazione delle varietà di grano che hanno la più alta concentrazione di glutine. Sappiamo che il glutine ha un valore nutrizionale molto limitato, ma ha la caratteristica di rendere l’impasto della farina molto viscoelastico (maglia glutinica). Infatti, in una soluzione acquosa, alcune frazioni del glutine (gliadine e glutenina) interagiscono per formare una trama proteica che intrappola l’amido e i gas durante la fermentazione dell’impasto favorendo la creazione di un prodotto alimentare più performante alla vendita e alle leggi di mercato. Di fatto questo tipo di elaborato ha una maggiore lievitazione, una migliore resistenza alla cottura e una migliore palatabilità che permettono di creare prodotti più belli e attraenti. Se ci ricordiamo, la pasta di un tempo che conteneva meno glutine, era di taglio corto e di colore tendente al marrone. Sicuramente più invitante alla vista, sono i nuovi prodotti; dalla foggia attraente ma con più glutine e meno salutari. Caratteristiche queste che ovviamente consentono una più ampia commercializzazione.
La vasta scala necessaria all’industria alimentare per arrivare a profitti sempre maggiori ha penalizzato quei grani autoctoni con minore concentrazione di glutine e ha favorito l’importazione di grani transnazionali, come il grano tenero del Canada, che consente di produrre la farina Manitoba; una farina caratterizzata dall’elevato contenuto di gliadina e glutenina che rende più facile la cottura garantendo la ricercata pasta “al dente”.
In Europa, il consumo medio di glutine contenuto nelle farine è di 10-20 grammi al giorno. Alcuni segmenti della popolazione arrivano a 50 grammi al giorno per l’alto consumo di prodotti da forno e di pasta. Statisticamente il Nord Italia conta 1 celiaco su 130 individui, nel Sud Italia si conta 1 individuo celiaco su 100. Le forme di sensibilità al glutine non- celiaca sono ben più frequenti.
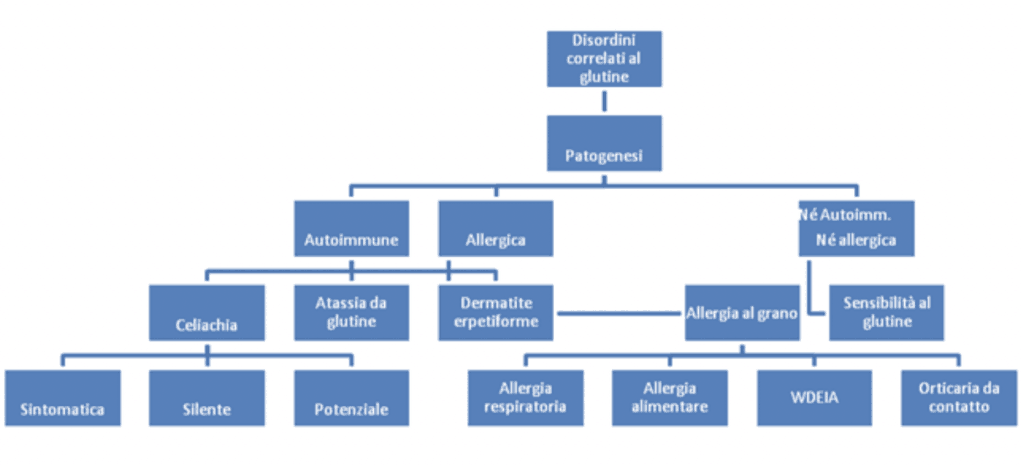
Quali sono le diverse forme cliniche dovute all’ ingestione del glutine?
A. Forme Autoimmuni
1. Celiachia (potenziale, silente o sintomatica)
2. Atassia da glutine (perdita del controllo e della coordinazione muscolare)
3. Dermatite erpetiforme (Herpes con depositi di IgA nelle pustole)
B. Forme Allergiche
1. Allergia al frumento
2. Allergia con manifestazioni respiratorie, asma
3. Anafilassi Asmatica Grano-Dipendente Indotta dall’Esercizio Fisico (WDEIA – Wheat Derived Exercice Induced
Asthma)
C. Forme Non-Allergiche
1. NCGS – Non-Celiac Gluten Sensitivity – Sensibilità al Glutine Non-Celiaca
2. Ipersensibilità al Glutine
Quali sono i diversi test diagnostici?
I test di laboratorio sul sangue sono necessari per fare la differenza tra queste diverse forme cliniche. Troppo spesso ancora la procedura standard si limita a richiedere il solo test degli auto-anticorpi anti-transglutaminasi (anti-tTG) volto a ricercare il Morbo Celiaco conclamato, tralasciando così le altre condizioni dello spettro dei disturbi correlati all’ingestione dei grani contenenti il glutine. Spesso queste forme non vengono individuate in quanto possono anche non comportare sintomi digestivi. Questo perché si tende ancora spesso a non riconoscere i sintomi extra-digestivi causati dal glutine e dall’allergia al frumento.
Alla Still Osteopathic Clinics abbiamo messo a punto un protocollo di Analisi di Laboratorio che consente la ricerca di tutti quei fattori ematici che possono svelare e individuare le diverse forme di reazioni immunitarie dovute all’ingestione delle farine contenenti il glutine. Inoltre in questo test vengono individuati i parametri infiammatori della mucosa intestinale e il dosaggio della Zonulina, marcatore del disturbo della permeabilità selettiva dell’intestino.
Presso la nostra sede offriamo anche i Test Genetici per ricercare la presenza dei geni HLA DQ2 / DQ8, principali fattori di rischio genetici della celiachia.
Quando gli esami ematici per gli auto-anticorpi anti-transglutaminasi (anti-tTG) risultano positivi, la procedura medica “Gold Standard” per confermare la presenza del Morbo Celiaco, prevede la biopsia della mucosa intestinale in sede di colonoscopia. Una recente tecnica di immunofluorescenza permette di individuare in modo precoce i depositi di anti-tTG su sezioni di biopsia intestinale laddove la sierologia ematica risulta negativa. Questo test viene realizzato quando si è in presenza di una familiarità per il Morbo Celiaco. Una via meno invasiva consiste nel richiedere al soggetto di sottoporsi ad esami del sangue più specifici che permettono di individuare quei casi che altrimenti verrebbero qualificati come “dubbi” o addirittura come patologia non organica.
Oltre all’esame ematico per individuare i marker delle diverse forme di reazioni immunitarie all’ingestione del glutine e delle farine (Pannello Allergie, Ipersensibilità, Sierologia Celiaca, Zonulina), è anche importante richiedere un “Esame della Funzionalità Intestinale su Feci” e gli esami ematici che mettono in luce i diversi deficit di assorbimento. Solo così si avranno tutte le informazioni necessarie per definire un piano di trattamento personalizzato che non si limita solo a togliere il glutine, ma ripara anche la mucosa dell’intestino e previene quei disturbi cronici extra-intestinali dovuti al danno provocato alla barriera intestinale.
Cosa provoca il glutine a livello della mucosa intestinale?
Il prodotto finale del glutine non completamente digerito è composto da prodotti tossici per le cellule intestinali e da frammenti che inducono risposte immunitarie simili a quelli provocati da micro-organismi patogeni. La risposta immunitaria e l’infiammazione cronica che ne risultano danneggiano la mucosa dell’intestino tenue, alterandone così la funzione di barriera selettiva e di difesa immunitaria.
La Barriera Intestinale, come viene alterata dal glutine?
La barriera intestinale è composta da uno strato mucoso e da un unico strato cellulare. Quest’ultimo ha la funzione di digerire e assorbire in modo selettivo le sostanze nutritive necessarie alle diverse funzioni dell’organismo. Inoltre esercita uno sbarramento protettivo contro quelle sostanze e micro-organismi che sono dannosi. Tutti i nutrimenti devono passare attraverso lo strato cellulare per via trans-cellulare per poter entrare nel circolo sanguigno.
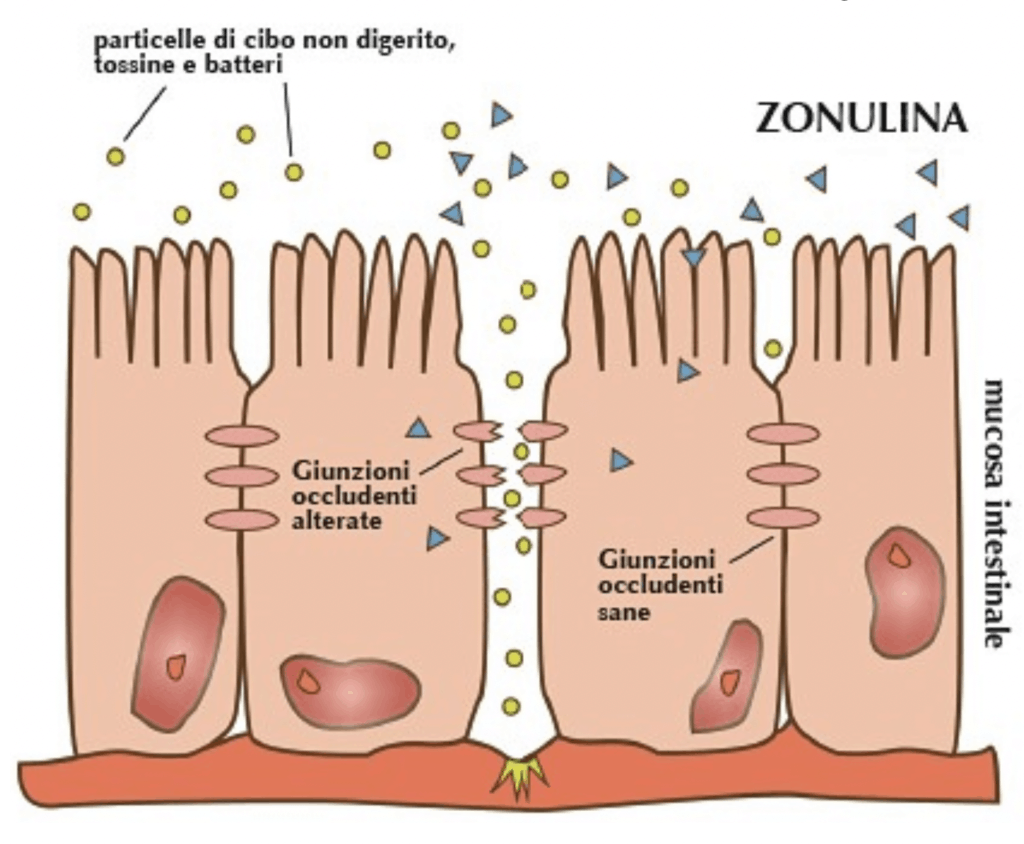
L’integrità della barriera intestinale è mantenuta attraverso delle strutture chiamate “Giunzioni Occludenti” (Tight Junctions) che legano ogni cellula intestinale a quella contigua. Questo meccanismo impedisce alle sostanze non desiderate di passare tra una cellula e l’altra per via para-cellulare.
La barriera intestinale ha un’importante funzione immunologica. Il 60% di tutte le nostre cellule immunitarie si trova a ridosso delle pareti intestinali.
La presenza del glutine provoca la liberazione di una molecola chiamata “Zonulina”. Questa porta all’apertura delle giunzioni occludenti, permettendo così di lasciar entrare per via para-cellulare tutte quelle sostanze tossiche, macro-
molecole, batteri patogeni, miceti e tossine che insieme provocano una reazione infiammatoria cronica che si ripercuote non solo sulla muscosa intestinale ma sull’organismo intero. Detta infiammazione cronica porta il nome di “Infiammazione Silente”
Quali sono i sintomi extra-intestinali dovuti all’ingestione del glutine?
Si pensa spesso, a torto, che il problema del glutine sia confinato solo alla presenza di sintomi nella sfera digestiva. In realtà la sintomatologia è ben più ampia e può manifestarsi in tanti tessuti, inclusi quelli dell’apparato locomotorio.
In presenza di dolori articolari e muscolari cronici, anche senza sintomi digestivi, l’osteopata considererà una possibile correlazione con il consumo di glutine.
I possibili disturbi extra-intestinali sono::
• Il deficit di ferro e il conseguente stato anemico , astenia e debolezza.
• Il deficit della curva di crescita e il ritardo della pubertà dovuti alla resistenza all’ormone di crescita. Tiroidite e ipotiroidismo indotte dal glutine. Problemi di fertilità e/o aborti spontanei.
• L’ alterazione del metabolismo epatico.
• I disturbi neurologici e neuro-psichici.
• I disturbi del metabolismo osseo.
• Dolori articolari, dolori muscolari, parestesie e crampi.
• I disturbi autoimmuni, herpes e dermatiti.
• Un aumento del rischio di sviluppare un Linfoma non-Hodjkin
Quali sono i meccanismi metabolici che portano a questi sintomi?
1. La maldigestione degli alimenti: Il nostro protocollo di analisi delle feci permette di mettere in evidenza la mancata digestione dei grassi, delle proteine e la mancata trasformazione da parte della flora intestinale degli acidi grassi a corta catena (SCFA) necessari per il nutrimento delle cellule intestinali stesse. Inoltre vengono dosati diversi parametri enzimatici per stabilire il loro deficit durante la digestione. Possono essere presenti muco, alimenti non digeriti nelle feci, gonfiore addominale e diarrea.
2. Il malassorbimento delle sostanze nutritive necessarie: L’ intestino assorbe anche il Magnesio, il Ferro, il Calcio, il Sodio, il Rame e lo Zinco. Il riassorbimento intestinale dell’acqua dipende dal rapporto di concentrazione del Sodio e del Potassio e il malassorbimento di questi elementi contribuisce ad indurre una disidratazione che spesso si aggiunge alla perdita di liquidi dovuta alla diarrea. Il deficit di Magnesio e calcio può indurre crampi muscolari. Il deficit di ferro può indurre un’anemia, una minore resistenza muscolare e un’astenia. Lo zinco è un importante co-fattore enzimatico per una moltitudine di reazioni biologiche, interviene per esempio nella trasformazione degli ormoni tiroidei.
3. L’alterato equilibrio della flora intestinale (disbiosi) che spesso accompagna la Sindrome dell’Intestino Permeabile, contribuisce al deficit della digestione e della sintesi delle diverse vitamine della quale la flora batterica è responsabile (Vitamine B1, B2, B3, B5, B12, B9, B12, H e K). Ognuna di queste vitamine sostiene il metabolismo di specifiche catene metaboliche. Il loro deficit provoca un’alterazione cronica del metabolismo e i disturbi che ne conseguono. Prendiamo l’esempio della vitamina B12 che quando risulta deficitaria, può indurre sintomi neurologici come la cervico-brachialgia o la sciatica. La flora intestinale commensale favorisce l’immunità innata e acquisita. Bisogna qui ricordare che la massa di flora intestinale di un individuo ammonta a 2 Kg nella quale sono presenti centomila miliardi di batteri che rappresentano 1000 specie diverse. Questa flora è anche responsabile della produzione di diversi enzimi che intervengono nella digestione, nel metabolismo dei sali biliari e nella detossificazione epatica.
4. La reazione immunologica e auto-immune. I dolori articolari e muscolari diffusi, la Tiroidite Auto-immune di Hashimoto, il Diabete di tipo 1, e il deficit in IgA possono essere correlati ad un problema di glutine. Le cellule dell’intestino producono delle sostanze anti-microbiche (le Beta-difensine) e contribuiscono alla risposta immunitaria innata. Inoltre producono delle sostanze, dette interleuchine (IL), che intervengono nella reazione infiammatoria. L’ IL-6 è pro-infiammatoria, l’ IL-7 è un fattore di regolazione per i linfociti della mucosa intestinale, l’ IL-8 ha il compito di attivare i neutrofili. Il Tnf-alpha è un fattore di necrosi che viene rilasciato nei processi infiammatori, che se presenti in modo cronico, causeranno l’atrofia delle cellule intestinali, condizione che potrà essere obiettivata alla biopsia.
5. Il deficit e la resistenza agli ormoni. Il glutine agisce come auto-antigene. Questo può causare la formazione di anticorpi che si dirigono contro gli ormoni e gli organi necessari per la crescita e lo sviluppo caratteristico della pubertà. Il meccanismo auto-immune può provocare reazioni a livello della tiroide e può essere responsabile di aborti spontanei che si ripetono. I maschi possono presentare problemi di infertilità, ipogonadismo e disfunzioni sessuali.
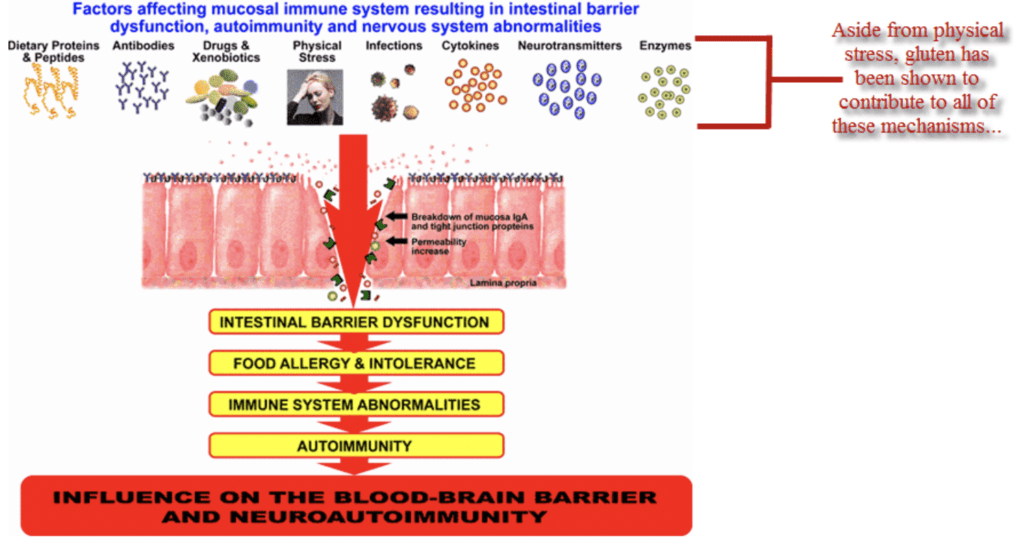
6. L’aumento delle tossine che attraversano la barriera intestinale. L’aumento della permeabilità intestinale permette a un maggior numero di tossine, antigeni, e interleuchine pro-infiammatorie di entrare nel circolo sanguigno epatico. Questo provoca un innalzamento dell’infiltrato infiammatorio nel tessuto epatico con conseguente aumento delle transaminasi epatiche.
7. La neuro-immunità. Il processo infiammatorio cronico ed il meccanismo auto-immune agiscono sulla barriera emato-encefalica danneggiandola. Cioè su quella barriera che regola anch’essa in modo selettivo quello che può passare dal circolo sanguigno sistemico verso il tessuto cerebrale. Anche a questo livello esiste una struttura analoga costituita da Giunzioni Occludenti (Tight Junctions). Alcune molecole pro-infiammatorie passano la barriera emato- encefalica e provocano un’infiammazione silente e cronica dei tessuti cerebrali. Ne possono risultare stati ansiosi, offuscamento, irritabilità, atassia cerebellare, confusione e mancanza di concentrazione. Il malassorbimento delle vitamina B12, D e E possono contribuire al manifestarsi delle neuropatie e venire ad aumentare i sintomi neuro-psicologici. Diversi studi sono stati condotti sull’effetto di una dieta priva di glutine e latticini su soggetti schizofrenici. Una famiglia di peptidi oppioidi denominati “Exorfine” sono presenti nel glutine e in una frazione proteica del latte chiamata B-casomorfina-7. Queste esorfine possono passare attraverso la barriera emato-encefalica e modificare il comportamento stimolando i recettori oppioidi e causare un alterazione dei livelli dei neuromediatori. L’esatto meccanismo attraverso il quale alcuni soggetti schizofrenici mostrano miglioramenti nel loro comportamento quando seguono una dieta priva di glutine e latte, non è conosciuto. Si ipotizzano anomalie genetiche comuni correlabili in regioni genetiche sovrapposte.
8. Il metabolismo osseo e muscolo-scheletrico. Il malassorbimento della Vitamine D e K2 e del calcio ha effetto negativo sul metabolismo osseo, sui denti e sul tono muscolare.
L’infiammazione cronica, come altera la barriera intestinale?
Il meccanismo immunologico che viene indotto dall’ingestione del glutine e che reca danno alla barriera intestinale, è il seguente:
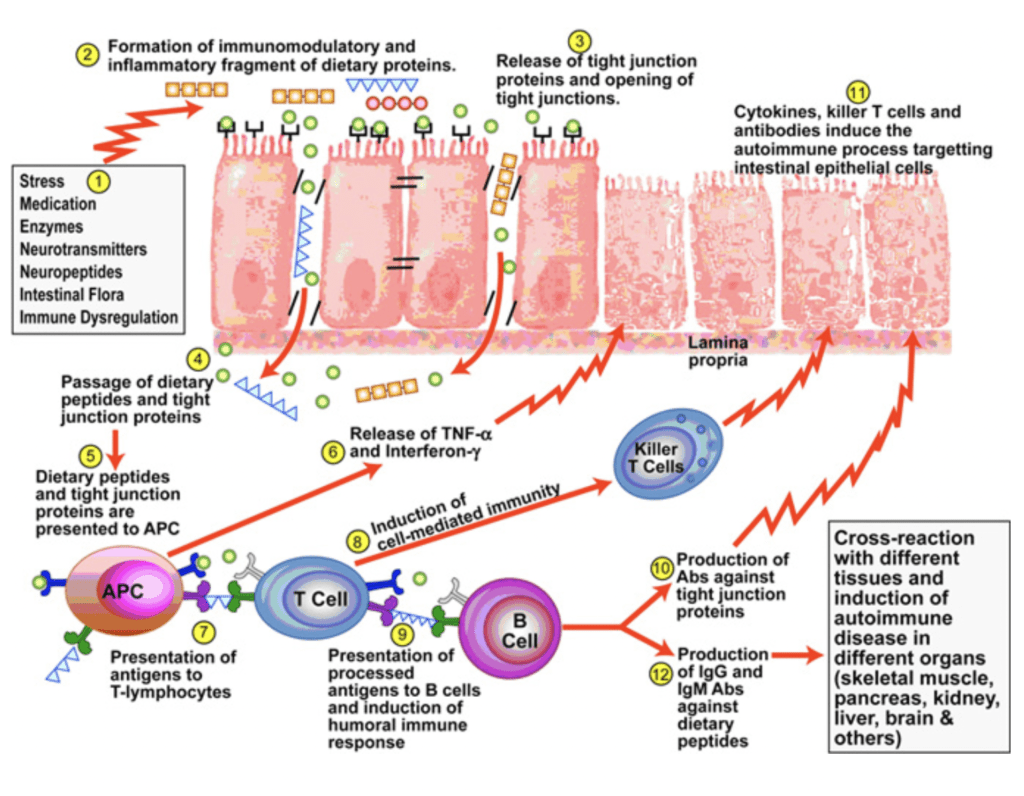
La gliadina, frazione del glutine, interagisce con la mucosa intestinale dell’intestino tenue e induce il rilascio dell’IL-8 il che attiva i globuli bianchi neutrofili. Allo stesso momento alcuni peptidi contenuti nella gliadina, causano il rilascio della Zonulina che permetterà il passaggio para-cellulare della gliadina che a sua volta interagirà immediatamente con i globuli bianchi macrofagi che tenteranno di inglobare la molecola. Questo meccanismo indurrà la risposta immunitaria innata e la produzione di Interleuchine pro-infiammatorie responsabili di un iniziale danno del tessuto intestinale. La persistenza di TNF-alpha e di Interferone-gamma provocano un’ulteriore aumento di permeabilità della barriera intestinale. Questo suggerisce che l’iniziale apertura dello spazio inter-cellulare provocato dalla Zonulina, viene mantenuto e aumentato dal processo infiammatorio cronico.
Nella seguente illustrazione si può osservare la struttura della barriera intestinale normale, quella alterata in fase acuta e quella alterata in modo cronico dal processo infiammatorio e della reazione immunitaria e/o autoimmune.
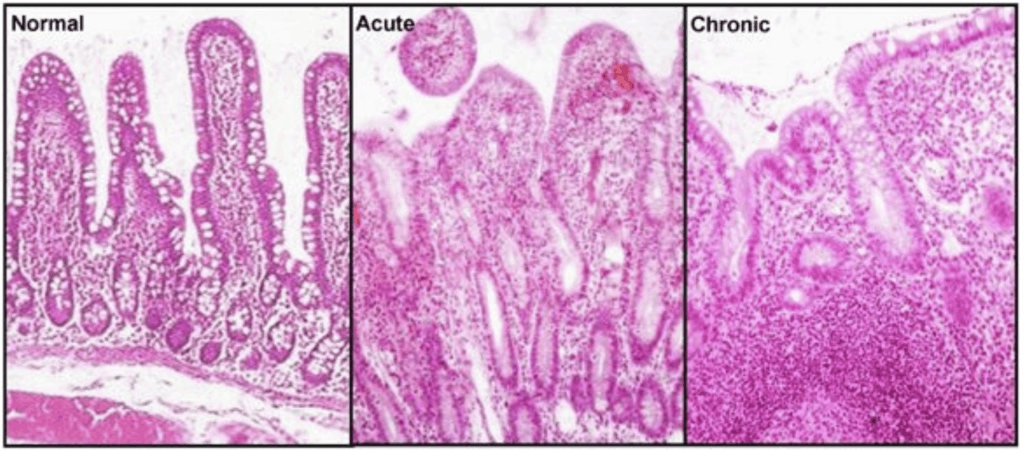
Negli individui geneticamente predisposti, con geni HLA-DQ2 e HLA-DQ8, questo meccanismo può portare ad una risposta immunitaria adattativa antigene-specifica che a sua volta scatena una reazione auto-immunitaria contro la mucosa intestinale.
E’ utile precisare che le differenze sierologiche, che si trovano nei test di laboratorio, tra l’ ipersensibilità al glutine e la celiachia, nascono dal fatto che nell’ipersensibilità si tratta di una risposta immunitaria innata (TRL1 e TRL2) mentre nella celiachia si tratta di una risposta immunitaria anche adattiva (TRL4). Nel caso dell’allergia al frumento, invece, si tratta di un cross-link dell’Immuglobulina IgE con le frazioni peptidi del glutine che provoca il rilascio di istamina da parte dei globuli bianchi basofili e da parte dei mastocisti.
La barriera intestinale non viene danneggiata solo dal glutine. Altri fattori che contribuiscono a danneggiarla sono: medicinali, lo stress cronico, enzimi, neuromediatori, l’alterato equilibrio della flora intestinale e le infezioni.
In conclusione:
Il glutine è molto diffuso nell’alimentazione Europea ed è presente in una moltitudine di preparazioni industriali (per esempio anche nel prosciutto cotto).
I sintomi correlati al consumo del glutine possono essere intestinali e/o extra-intestinali. Nella maggior parte dei casi, i sintomi extra-intestinali non vengono riconosciuti come effetto diretto del consumo di glutine.
Il pannello “Allergie, Ipersensibilità, Sierologia Celiaca” eseguito su sangue.
Il dosaggio della Zonulina eseguito su sangue.
Il Pannello “ Funzionalità Intestinale” che viene eseguito su tre campioni di feci ( GI Effects Comprehensive Stool Profile)
Il Teste Genetico “ Celiachia” eseguito su un campione di mucosa orale
Il Pannello “Malassorbimento” eseguito su sangue.
In caso di sierologia celiaca positiva, sarà necessario richiedere una biopsia su un campione di mucosa intestinale prelevato durante la colonoscopia.
In un secondo tempo, e in base al singolo caso, possono essere necessari un “Pannello Ormonale Completo” e/o un “Pannello Tiroide”.
La terapia non si deve limitare alla sola esclusione del glutine e/o delle farine, ma deve essere personalizzata in base ai risultati degli esami e deve considerare i diversi aspetti inclusi nel “Programma di cura 5R” descritto e spiegato nel nostro articolo pubblicato su questo sito dal titolo “La Funzione Intestinale e il programma di cura 5R” a cui vi rimandiamo per un approfondimento ulteriore”.
Fonte:www.osteopatia-still.com
Filip Dudal D.O. Institute for Functional Medicine Certified Practitioner (IFMCP) USA
keywords:
allergia al frumento, ansia, Atassia, barriera intestinale, celiachia, colite, colon irritabile, Dermatite, Glutine, Herpes, Infertilità, intolleranza al glutine, ipersensibilità al glutine, malassorbimento, Malattie autoimmuni, NCGS, sensibilità al glutine
Back
