Il dolore viscerale intestinale è una forma di dolore che origina dagli organi interni dell’apparato digerente, come intestino, colon e stomaco. A differenza del dolore somatico, cioè quello che proviene da pelle, muscoli, ossa o articolazioni, il dolore viscerale è spesso percepito come profondo, diffuso e difficile da localizzare con precisione.
Questa caratteristica dipende dal modo in cui gli organi interni trasmettono i segnali dolorosi al sistema nervoso centrale. Gli organi viscerali hanno una densità relativamente bassa di recettori sensoriali rispetto ai tessuti somatici, e le fibre nervose che portano i segnali provenienti dall’intestino convergono su vie nervose comuni nel midollo spinale e nel cervello. Di conseguenza, il cervello riceve informazioni meno precise sull’origine dello stimolo doloroso e tende a interpretarlo come una sensazione più ampia, meno definita e più difficile da collocare in un punto esatto dell’addome.
Per questo motivo il dolore viscerale viene spesso descritto come:
dolore diffuso nell’addome
sensazione di pressione o tensione
crampi intestinali
gonfiore doloroso
fastidio profondo difficile da localizzare.
Perché il dolore intestinale si sviluppa
A differenza del dolore somatico, che può essere provocato da tagli, urti, calore o pressione sulla superficie corporea, il dolore viscerale si attiva soprattutto in risposta a stimoli che interessano direttamente gli organi interni. Nel caso dell’intestino, i principali meccanismi sono:
distensione delle pareti intestinali, per esempio per accumulo di gas o contenuto intestinale
contrazioni intense o disordinate della muscolatura liscia
alterazioni della motilità intestinale
infiammazione della mucosa
ipersensibilità dei nervi viscerali.
Un esempio tipico è la distensione del colon dovuta alla fermentazione dei gas intestinali. In questa situazione i recettori presenti nella parete intestinale vengono attivati e possono generare una sensazione di crampo, tensione o dolore addominale diffuso.
In alcune condizioni, come la sindrome dell’intestino irritabile, si verifica inoltre un fenomeno chiamato ipersensibilità viscerale. Significa che i nervi intestinali diventano più sensibili agli stimoli. Di conseguenza, eventi fisiologici normalmente innocui, come una lieve distensione durante la digestione, possono essere percepiti come dolorosi. In questi casi si abbassa la soglia del dolore e l’intestino diventa più reattivo.
Perché il dolore è spesso difficile da localizzare
Una delle caratteristiche più tipiche del dolore viscerale è la sua scarsa precisione. Quando il dolore nasce da un muscolo o dalla pelle, il cervello riesce in genere a identificare con abbastanza accuratezza il punto da cui proviene. Nel caso degli organi interni, invece, il dolore tende a essere percepito come mal definito.
Questo accade perché i segnali dolorosi viscerali condividono molte vie nervose con i segnali provenienti da pelle e muscoli. Le fibre nervose che trasportano il dolore dagli organi interni arrivano al midollo spinale e convergono sugli stessi neuroni che ricevono segnali somatici. Il cervello, ricevendo segnali da queste vie comuni, può interpretare in modo impreciso l’origine del dolore. Da questa organizzazione del sistema nervoso deriva anche il fenomeno del dolore riferito.
Dolore riferito: perché il dolore intestinale può essere percepito altrove
Nel dolore riferito, uno stimolo che nasce in un organo interno non viene avvertito esattamente nel punto in cui ha origine, ma in un’altra area del corpo. È un fenomeno ben noto in medicina: per esempio il dolore cardiaco può irradiarsi al braccio sinistro o alla mandibola. Anche gli organi digestivi possono produrre sensazioni percepite in regioni diverse dell’addome o, in alcuni casi, della schiena.
Nel tratto gastrointestinale questo può tradursi in varie manifestazioni:
il dolore proveniente dallo stomaco o dal duodeno può essere percepito nella regione epigastrica
il dolore del colon può essere avvertito come un fastidio diffuso nella parte inferiore dell’addome
alcuni disturbi intestinali possono associarsi a dolore lombare o alla schiena.
Questo fenomeno dipende dalla cosiddetta convergenza viscerosomatica: segnali viscerali e somatici arrivano agli stessi segmenti spinali e il cervello può attribuire il dolore a una sede diversa da quella reale.
Anche la sensibilizzazione del sistema nervoso contribuisce a rendere il dolore più diffuso. Quando i circuiti nervosi diventano più reattivi, i segnali vengono amplificati e la percezione dolorosa può estendersi a regioni più ampie, con la sensazione che il fastidio “si irradi” o coinvolga tutto l’addome.
Il ruolo dell’asse cervello-intestino
Oggi il dolore viscerale non viene più considerato un fenomeno che riguarda soltanto l’intestino. È il risultato di un’interazione complessa tra sistema nervoso enterico, sistema nervoso centrale, sistema nervoso autonomo, sistema immunitario e microbiota intestinale. Per questo i disturbi gastrointestinali funzionali vengono oggi descritti come disturbi dell’interazione intestino-cervello.
L’intestino possiede una rete estremamente complessa di neuroni, chiamata sistema nervoso enterico, spesso definita “secondo cervello”. Questa rete regola autonomamente funzioni fondamentali come:
motilità intestinale
secrezione digestiva
flusso sanguigno locale
sensibilità viscerale.
Il sistema nervoso enterico comunica continuamente con il cervello attraverso il nervo vago e altre vie nervose autonome. Questa comunicazione bidirezionale prende il nome di asse cervello-intestino.
Quando prevale l’attivazione del sistema nervoso simpatico, cioè la risposta di “lotta o fuga” tipica dello stress, l’intestino può diventare più sensibile, più reattivo e più incline a generare dolore o disagio. Al contrario, quando prevale l’attività parasimpatica, associata al nervo vago e agli stati di rilassamento fisiologico, la percezione del dolore viscerale può ridursi.
Per questo motivo stress, ansia e tensione emotiva possono amplificare i sintomi intestinali, mentre tecniche che favoriscono il rilassamento possono attenuarli anche in tempi relativamente brevi.
Perché premere alcuni punti dell’addome o del diaframma può ridurre il dolore
La stimolazione della parete addominale o della regione diaframmatica può influenzare la percezione del dolore intestinale attraverso diversi meccanismi neurofisiologici.
La parete addominale e i tessuti profondi contengono meccanorecettori, cioè recettori sensoriali che rispondono alla pressione, alla distensione e al movimento dei tessuti. Quando si applica una pressione delicata o si esegue un massaggio lieve, questi recettori si attivano e inviano segnali al midollo spinale. Tali segnali possono interferire con la trasmissione degli impulsi dolorosi provenienti dagli organi interni. Questo meccanismo è descritto dal modello del gate control, secondo cui alcuni stimoli sensoriali non dolorosi possono ridurre temporaneamente la percezione del dolore.
In parallelo, la pressione sulla parete addominale può modificare la tensione muscolare locale, la distribuzione delle pressioni intra-addominali e, in alcuni casi, favorire la mobilizzazione dei gas intestinali.
Anche il diaframma svolge un ruolo importante. Essendo il principale muscolo della respirazione, il diaframma modifica continuamente la pressione all’interno dell’addome. Durante la respirazione profonda:
il diaframma si abbassa
l’addome si espande
gli organi digestivi vengono lievemente mobilizzati
la pressione intra-addominale cambia.
Questo movimento può favorire la motilità intestinale e facilitare lo spostamento dei gas. Inoltre il diaframma è strettamente collegato al nervo vago, una delle principali vie di comunicazione tra cervello e intestino. Per questo le tecniche che coinvolgono respirazione diaframmatica o lieve stimolazione della regione epigastrica possono contribuire a ridurre il dolore intestinale, sia attraverso meccanismi locali sia attraverso la modulazione del sistema nervoso autonomo.
Strategie immediate per alleviare il dolore senza farmaci
Esistono diversi interventi non farmacologici che possono aiutare a ridurre rapidamente il dolore viscerale intestinale. Queste strategie agiscono soprattutto su tre livelli:
motilità intestinale
distensione addominale
modulazione del sistema nervoso autonomo.
Applicazione di calore sull’addome
Uno dei rimedi più semplici e usati è l’applicazione di calore sulla regione addominale, per esempio con una borsa dell’acqua calda o un impacco termico.
Il calore può contribuire ad alleviare il dolore perché:
favorisce il rilassamento della muscolatura liscia intestinale
riduce gli spasmi
migliora la circolazione sanguigna locale
modula la trasmissione dei segnali dolorosi periferici.
Il rilassamento della muscolatura addominale e intestinale può diminuire la tensione dei tessuti e attenuare la sensazione di crampo o pressione.
Movimento leggero
Quando il dolore è associato a gonfiore o distensione, una breve attività fisica leggera, come camminare lentamente per alcuni minuti, può essere utile.
Il movimento aiuta a:
stimolare il transito intestinale
favorire la progressione dei gas lungo il tratto digestivo
ridurre la distensione del colon
attenuare la sensazione di gonfiore e dolore addominale.
Anche piccoli movimenti possono avere un effetto benefico, soprattutto nei casi in cui prevalgono stasi intestinale e tensione addominale.
Posizioni che riducono la tensione addominale
Alcune posture possono modificare la pressione all’interno dell’addome e ridurre temporaneamente il disagio viscerale.
Tra le più utilizzate:
la posizione fetale sul fianco, con le ginocchia leggermente piegate verso il torace
la posizione con le ginocchia portate verso il petto
la posizione accovacciata.
Queste posture possono ridurre la tensione della parete addominale, facilitare la mobilizzazione dei gas e modificare la distribuzione delle pressioni intra-addominali.
Tecniche che modulano l’asse cervello-intestino
Poiché il dolore viscerale è fortemente influenzato dal sistema nervoso autonomo, alcune tecniche neurofisiologiche possono aiutare a ridurne rapidamente la percezione.
Respirazione diaframmatica
La respirazione diaframmatica lenta e profonda è una delle tecniche più semplici per favorire l’attivazione del sistema parasimpatico.
Durante questo tipo di respirazione:
il diaframma si abbassa durante l’inspirazione
l’addome si espande
si riduce l’attivazione del sistema simpatico
si favorisce il tono vagale.
Questo può contribuire a:
ridurre la tensione addominale
diminuire la sensibilità dei nervi intestinali
attenuare la percezione del dolore viscerale.
Una modalità semplice consiste nel sedersi o sdraiarsi comodamente, appoggiare una mano sull’addome, inspirare lentamente dal naso per circa 4–5 secondi cercando di espandere l’addome, quindi espirare lentamente per 5–6 secondi. Ripetere il ciclo per 2–3 minuti può essere sufficiente per ottenere un primo effetto calmante.
Tecniche di rilassamento e mindfulness
Anche le tecniche di rilassamento possono avere un effetto importante sulla modulazione del dolore intestinale. Esercizi di rilassamento muscolare, meditazione, consapevolezza corporea e mindfulness possono ridurre l’attivazione dei circuiti cerebrali coinvolti nella percezione del dolore.
Nei disturbi gastrointestinali funzionali, interventi psicofisiologici come mindfulness, terapia cognitivo-comportamentale e ipnosi intestinale sono stati studiati per la loro capacità di migliorare la gestione del dolore addominale e la percezione dei sintomi nel tempo.
Massaggio addominale delicato
Un massaggio addominale lieve può contribuire a ridurre la tensione della parete addominale e favorire la mobilizzazione dei gas intestinali.
Per eseguirlo si può:
sdraiarsi sulla schiena con le ginocchia leggermente piegate
appoggiare una o entrambe le mani sull’addome
eseguire movimenti circolari lenti in senso orario
mantenere una pressione leggera e regolare per 2–3 minuti.
Questa stimolazione può favorire la motilità intestinale e ridurre la sensazione di distensione.
Box divulgativo
3 tecniche rapide (2–3 minuti) per ridurre il dolore intestinale legato allo stress
Quando il dolore intestinale è influenzato dallo stress, l’obiettivo immediato è ridurre l’attivazione del sistema nervoso simpatico e favorire la risposta parasimpatica.
1. Respirazione diaframmatica lenta
Sedersi o sdraiarsi in posizione comoda. Appoggiare una mano sull’addome. Inspirare lentamente dal naso per 4–5 secondi cercando di gonfiare l’addome, poi espirare lentamente per 5–6 secondi. Ripetere per 2–3 minuti. Questa tecnica aiuta a ridurre la tensione fisiologica e può diminuire la sensibilità viscerale.
2. Massaggio addominale delicato
Sdraiarsi sulla schiena con le ginocchia piegate. Effettuare movimenti circolari lenti in senso orario sull’addome per 2–3 minuti. Il massaggio può favorire la motilità intestinale e la progressione dei gas, riducendo il gonfiore.
3. Posizione di rilascio addominale
Sdraiarsi sulla schiena, portare lentamente le ginocchia verso il petto e abbracciarle con le braccia. Respirare lentamente per 1–2 minuti. Questa posizione può ridurre la tensione addominale e facilitare il sollievo nei crampi associati a distensione.
Il ruolo della digitopressione
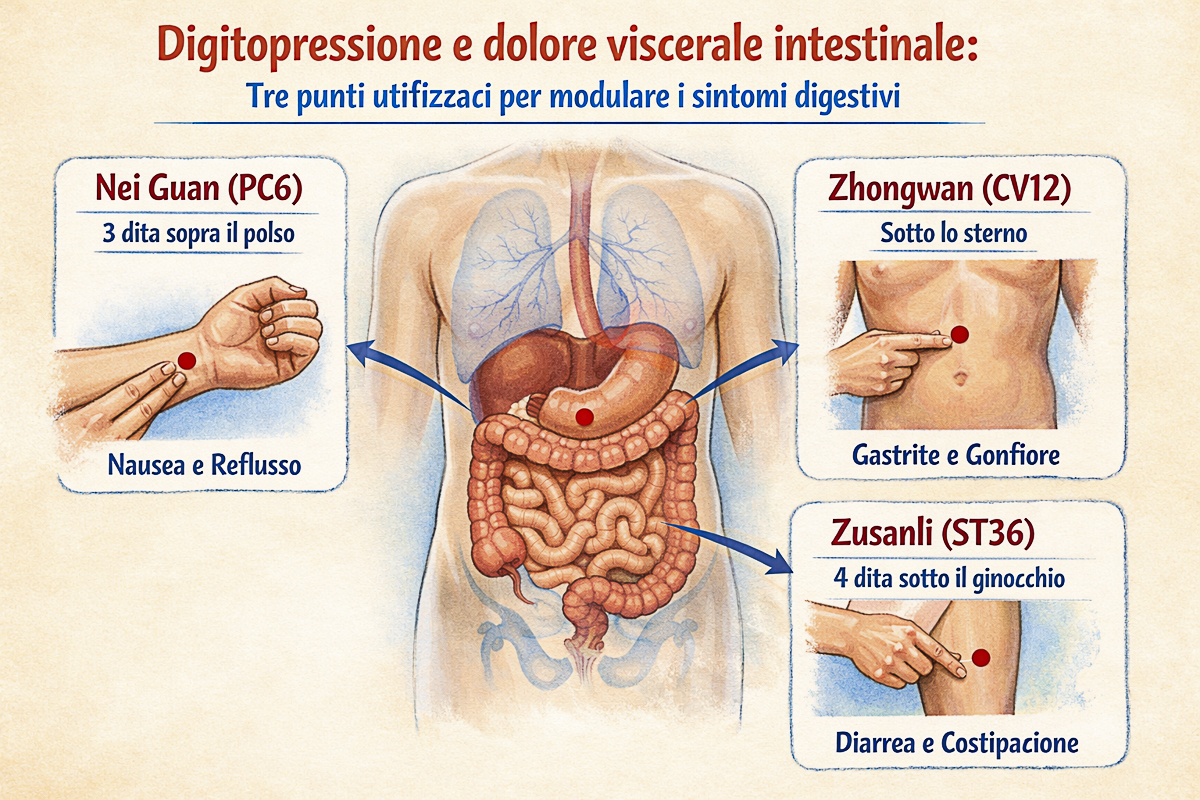
La digitopressione è una tecnica manuale che consiste nell’applicare pressione con le dita su punti specifici del corpo. Deriva dalla medicina tradizionale cinese ed è collegata all’agopuntura, ma non utilizza aghi.
Negli ultimi anni alcune ricerche hanno valutato se la stimolazione di determinati punti cutanei possa influenzare la funzione dell’intestino e la percezione del dolore viscerale. Le ipotesi fisiologiche principali sono tre.
La prima riguarda la modulazione delle vie del dolore. La pressione sui tessuti cutanei e muscolari può attivare meccanorecettori sensoriali che inviano segnali al midollo spinale e interferiscono con la trasmissione dei segnali dolorosi viscerali, in modo simile a quanto osservato con massaggi o altre tecniche manuali.
La seconda riguarda l’influenza sul sistema nervoso autonomo. Alcuni studi suggeriscono che la stimolazione di specifici punti cutanei possa favorire l’attività parasimpatica. Poiché l’intestino è fortemente regolato dal sistema nervoso autonomo, questa modulazione potrebbe contribuire a ridurre la sensibilità viscerale e attenuare il dolore addominale.
La terza riguarda gli effetti sulla motilità intestinale. Alcuni lavori clinici hanno osservato che la stimolazione di punti usati nella medicina tradizionale cinese può influenzare la motilità gastrointestinale e i sintomi digestivi.
Tra i punti più studiati vi sono:
ST36 (Zusanli)
CV12 (Zhongwan)
SP6 (Sanyinjiao).
Articolo pubblicato a parte:
Digitopressione e dolore viscerale intestinale: tre punti utilizzati per modulare i sintomi digestivi
I risultati degli studi sono variabili e spesso basati su campioni limitati, per cui la digitopressione viene generalmente considerata un approccio complementare e non un trattamento principale. Può però essere integrata con respirazione diaframmatica, gestione dello stress, attività fisica regolare e interventi dietetici mirati.
Quando i farmaci possono essere utilizzati
Nel dolore viscerale intestinale i farmaci più usati agiscono soprattutto sulla muscolatura intestinale o sulla sensibilità dei nervi viscerali. Gli antispastici intestinali sono spesso i farmaci di prima scelta nei dolori addominali funzionali, perché rilassano la muscolatura liscia dell’intestino e riducono gli spasmi. Tra i più utilizzati vi sono:
mebeverina
otilonio bromuro
pinaverio bromuro
scopolamina butilbromuro.
In presenza di sintomi associati si possono usare anche farmaci più specifici, come antidiarroici, lassativi osmotici o antiflatulenza, a seconda del quadro clinico. I comuni analgesici, come il paracetamolo, possono talvolta aiutare ma nei disturbi intestinali funzionali sono in genere meno mirati degli antispastici. In alcuni casi specifici i medici utilizzano farmaci che modulano la trasmissione del dolore, come antidepressivi triciclici a basso dosaggio o inibitori della ricaptazione della serotonina. Questi però non vengono impiegati come strumenti di sollievo immediato, ma per ridurre nel tempo l’ipersensibilità viscerale.
Quando il dolore richiede una valutazione medica
Il dolore viscerale occasionale, soprattutto se associato a stress, gonfiore o alterazioni funzionali della digestione, è molto comune. Tuttavia è importante consultare un medico quando il dolore è:
persistente o ricorrente
molto intenso o improvviso
associato a febbre
accompagnato da perdita di peso
associato a sangue nelle feci.
Questi elementi possono indicare condizioni che richiedono una valutazione clinica e non devono essere attribuiti automaticamente a un disturbo funzionale.
Conclusione
Il dolore viscerale intestinale è un fenomeno complesso che nasce dall’interazione tra intestino, sistema nervoso enterico, sistema nervoso autonomo e cervello. La sua natura diffusa, la difficoltà di localizzazione e il possibile dolore riferito dipendono dal modo in cui i segnali viscerali vengono trasmessi ed elaborati dal sistema nervoso centrale. Distensione intestinale, alterazioni della motilità, ipersensibilità viscerale e stress possono contribuire alla comparsa e all’amplificazione del dolore. Per questo gli interventi più utili non agiscono su un solo meccanismo, ma su più livelli contemporaneamente: riduzione della tensione addominale, miglioramento della motilità, modulazione delle vie del dolore e regolazione dell’asse cervello-intestino. Calore locale, movimento leggero, posture di scarico, respirazione diaframmatica, rilassamento, massaggio addominale e, in alcuni casi, digitopressione possono offrire un sollievo rapido e complementare. Quando necessario, anche i farmaci possono avere un ruolo, soprattutto se inseriti in una gestione clinica più ampia.
Riferimenti scientifici
Mayer, E. A. (2011). Gut feelings: the emerging biology of gut–brain communication. Nature Reviews Neuroscience. DOI: 10.1038/nrn3071
Farmer, A. D., Aziz, Q. (2013). Visceral pain hypersensitivity in functional gastrointestinal disorders. Gut. DOI: 10.1136/gutjnl-2012-302724
Gebhart, G. F. (2004). Visceral pain: peripheral sensitisation. Gut. DOI: 10.1136/gut.2003.034629
Camilleri, M. (2012). Peripheral mechanisms in irritable bowel syndrome. New England Journal of Medicine. DOI: 10.1056/NEJMra1108650
Drossman, D. A. (2016). Functional gastrointestinal disorders: history, pathophysiology, clinical features and Rome IV. Gastroenterology. DOI: 10.1053/j.gastro.2016.02.032
Ford, A. C., et al. (2017). Irritable bowel syndrome. The Lancet. DOI: 10.1016/S0140-6736(17)31548-8
Keefer, L., et al. (2018). Behavioural interventions in functional gastrointestinal disorders. Gut. DOI: 10.1136/gutjnl-2017-315420
Posso anche fare un secondo passaggio e trasformarlo in uno stile più “articolo divulgativo”, più “scheda editoriale”, oppure più “scientifico-professionale”.