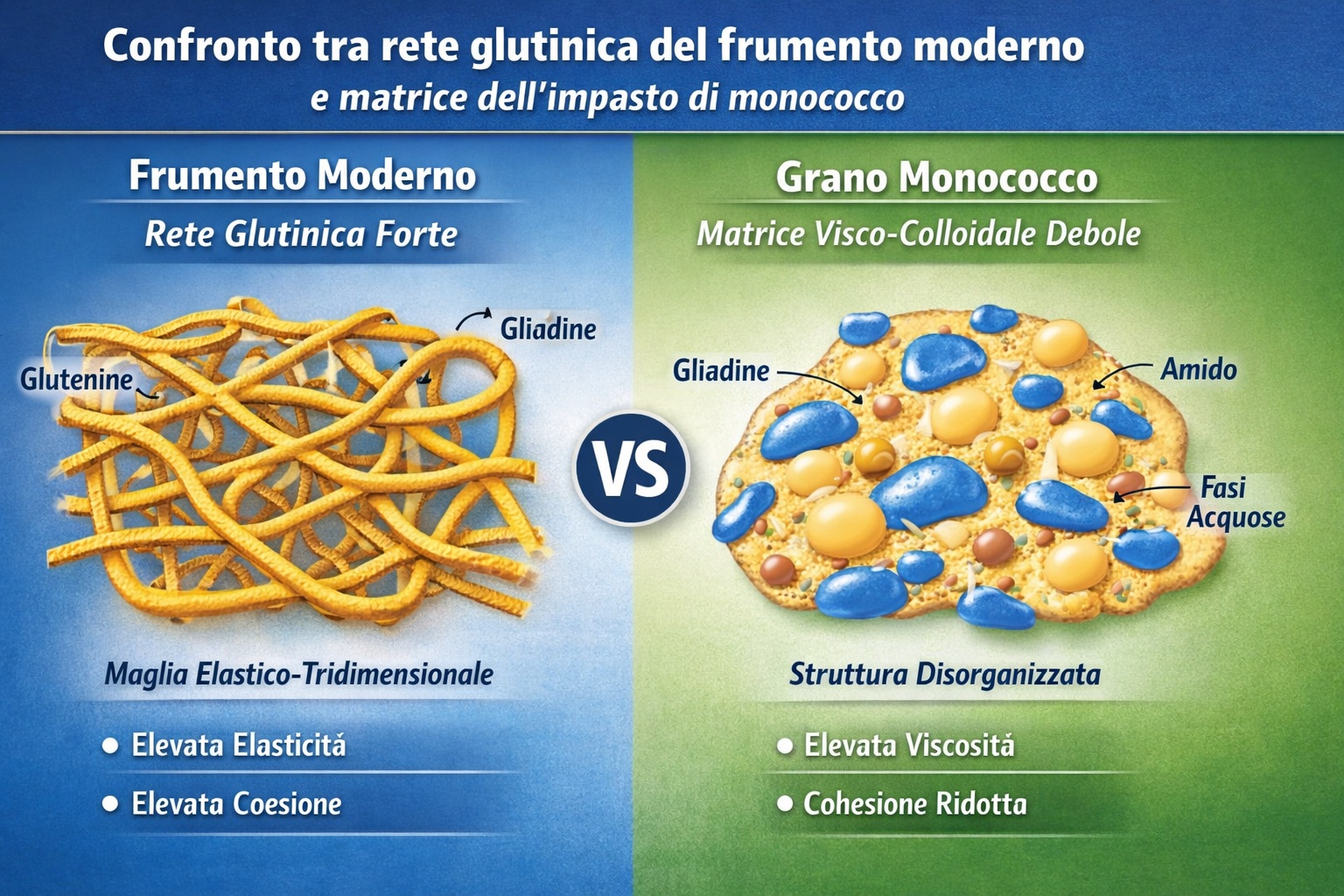
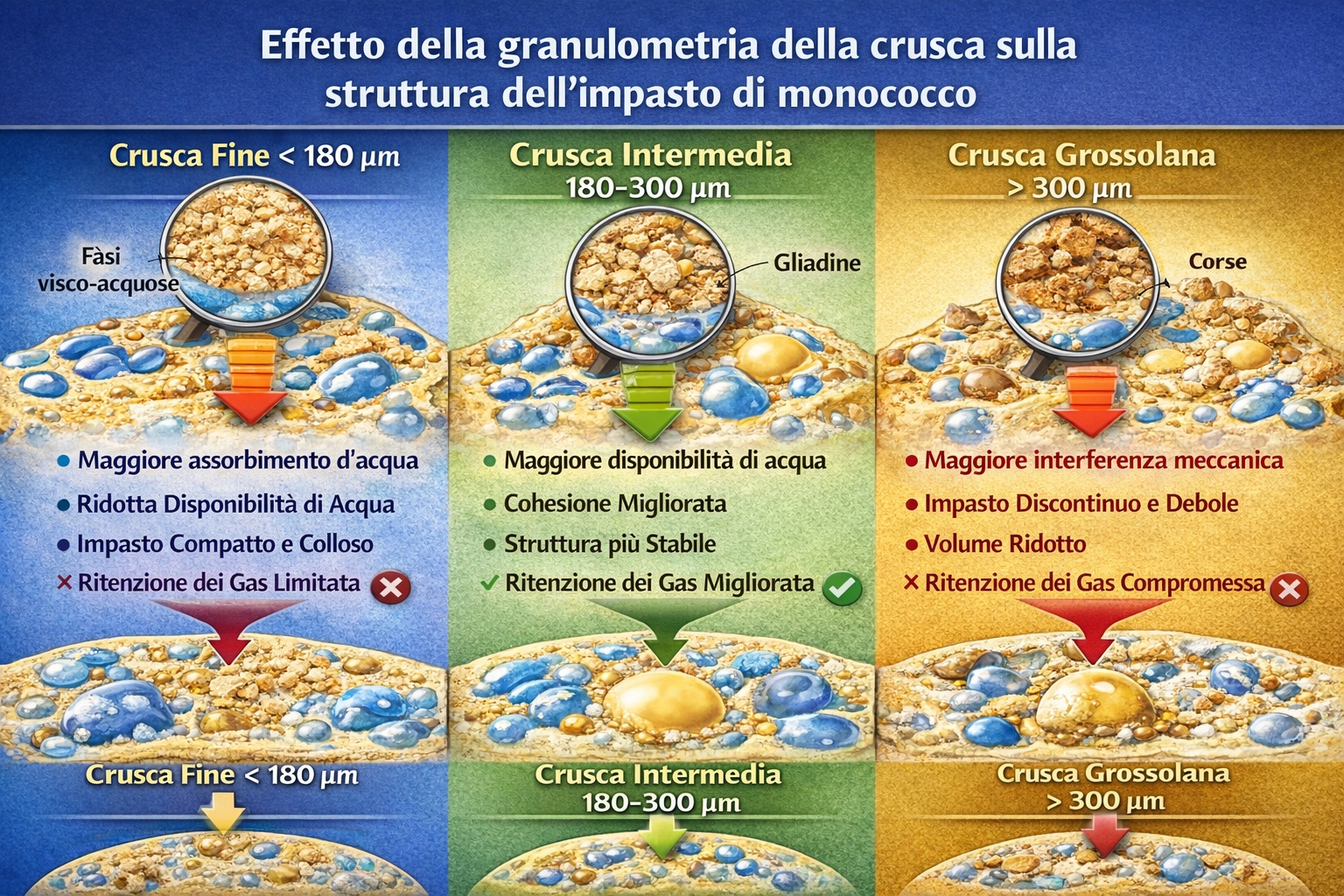
Il presente testo riassume alcune evidenze meccanicistiche relative all’interazione tra frammenti proteici relativamente resistenti alla digestione, barriera intestinale e immunità mucosale.
1. Inquadramento generale
La digestione delle proteine alimentari genera frammenti peptidici che normalmente vengono ulteriormente degradati e gestiti dal sistema immunitario mucosale senza determinare effetti patologici.
In condizioni fisiologiche, la barriera intestinale, i meccanismi di tolleranza immunitaria e l’azione del microbiota contribuiscono a mantenere un equilibrio funzionale tra esposizione antigenica alimentare e risposta dell’organismo.
Quando tali sistemi risultano alterati o particolarmente sensibili, alcuni peptidi relativamente resistenti alla digestione possono interagire più attivamente con l’ambiente immunologico della mucosa intestinale.
2. Peptidi resistenti e immunità innata
Alcuni frammenti proteici derivati dal glutine presentano caratteristiche strutturali che ne rallentano la completa idrolisi enzimatica. Studi sperimentali (in vitro e in vivo murini) hanno mostrato che tali frammenti possono:
-
attivare vie di segnalazione innate (es. pathway MyD88-dipendenti)
-
modulare la produzione di mediatori infiammatori locali
-
interagire con l’epitelio intestinale influenzando l’assetto delle tight junction
-
in specifici modelli, attivare inflammasoma NLRP3
È importante sottolineare che queste osservazioni derivano principalmente da modelli sperimentali controllati; tuttavia, esse dimostrano la plausibilità biologica di un’interazione tra frammenti proteici persistenti e immunità mucosale.
3. Permeabilità intestinale e vulnerabilità funzionale
La barriera intestinale rappresenta un sistema dinamico regolato da:
-
giunzioni strette (tight junction)
-
muco e microbiota
-
segnali immunitari locali
In condizioni di vulnerabilità — quali:
-
sindrome dell’intestino irritabile
-
disbiosi cronica
-
stress prolungato
-
obesità metabolica
-
patologie infiammatorie non intestinali associate a permeabilità aumentata
la soglia di risposta dell’epitelio può risultare alterata.
In tali contesti, la presenza di frammenti proteici relativamente resistenti può:
-
prolungare il contatto mucosale
-
favorire attivazione locale dell’immunità innata
-
contribuire a un ambiente pro-infiammatorio di basso grado
Non si tratta di causalità diretta dimostrata nell’uomo sano, ma di interazioni plausibili in condizioni predisponenti.
4. Microbiota come modulatore di risposta
Il microbiota intestinale svolge un ruolo centrale nella gestione delle proteine alimentari:
-
partecipa alla degradazione secondaria dei peptidi
-
modula l’integrità della barriera
-
influenza l’assetto immunitario locale
Modelli animali hanno dimostrato che la composizione microbica può amplificare o attenuare la risposta mucosale a componenti proteiche del frumento. Negli esseri umani, studi dietetici mostrano che modifiche dell’assunzione di glutine sono associate a variazioni del microbiota; tuttavia, tali effetti sono spesso intrecciati a cambiamenti della fibra e della matrice alimentare complessiva. In soggetti con disbiosi o assetto microbico instabile, la gestione dei frammenti proteici persistenti può risultare meno efficiente.
5. Condizioni cliniche non sempre manifeste
Alcuni individui presentano:
-
sintomatologia gastrointestinale fluttuante
-
affaticamento cronico non spiegato
-
alterazioni metaboliche lievi
-
disturbi funzionali intestinali
In questi casi, pur in assenza di diagnosi strutturata, si osservano talvolta:
-
marcatori di barriera alterata
-
aumento di citochine pro-infiammatorie a basso grado
-
modificazioni del microbiota
Non esistono evidenze cliniche robuste che dimostrino che i peptidi del glutine siano causa diretta di tali condizioni; tuttavia, in presenza di vulnerabilità, la qualità della digestione proteica e il carico di frammenti persistenti possono rappresentare un fattore modulatore; in questo contesto hanno comunque un’azione più o meno marcata di stimolazione aggiuntiva.
6 Vulnerabilità individuale, fermentazione e modulazione del carico peptidico persistente
La relazione tra alimenti e organismo non è mai lineare, ma sistemica. La risposta a una proteina alimentare non dipende esclusivamente dalla sua composizione, bensì dall’interazione dinamica tra:
-
stato funzionale della barriera intestinale
-
assetto del microbiota
-
regolazione dell’immunità innata
-
efficienza dei processi digestivi
-
contesto metabolico e infiammatorio individuale
In un soggetto pienamente sano, tali sistemi cooperano efficacemente nel garantire la completa gestione dei frammenti proteici derivanti dalla digestione del glutine. L’eventuale presenza di peptidi relativamente resistenti non comporta, di per sé, una perturbazione clinicamente rilevante.
Diversamente, in presenza di vulnerabilità — genetiche, immunologiche, metaboliche o funzionali — anche lievi alterazioni della barriera o del microbiota possono modificare la soglia di risposta dell’organismo. In tali condizioni, la persistenza di frammenti proteici meno facilmente degradabili può rappresentare un fattore modulatore dell’ambiente mucosale, contribuendo a un assetto infiammatorio di basso grado o a una risposta immunitaria più reattiva.
In questo quadro, la tecnologia della fermentazione assume una rilevanza che va oltre l’aspetto sensoriale o strutturale del prodotto. La fermentazione prolungata, l’acidificazione controllata e l’attività peptidasica microbica possono:
-
ridurre il peso molecolare medio delle frazioni proteiche
-
modificare il profilo peptidico dell’impasto
-
diminuire la quota di frammenti relativamente persistenti
-
rendere la matrice proteica più accessibile alla digestione enzimatica
Non si tratta di “eliminare” il glutine, ma di modulare il suo stato biochimico prima dell’ingestione.
In un’ottica sistemica, questo significa ridurre il carico potenziale di frammenti proteici persistenti che, in soggetti vulnerabili, potrebbero contribuire a una maggiore attivazione mucosale. L’effetto finale dipenderà sempre dall’insieme delle variabili individuali, ma la progettazione tecnologica dell’impasto può rappresentare uno strumento di modulazione preventiva.
La panificazione professionale, pertanto, non è soltanto un’arte strutturale e sensoriale, ma anche una forma di bioingegneria alimentare applicata: intervenendo su tempo, fermentazione e maturazione, è possibile influenzare la qualità molecolare della matrice proteica e, potenzialmente, il modo in cui essa interagirà con l’organismo.
Questa prospettiva non implica restrizioni generalizzate, né attribuisce al glutine un ruolo patologico universale. Piuttosto, riconosce che l’alimento è parte di un sistema complesso e che, in presenza di vulnerabilità individuali, la qualità della trasformazione tecnologica può contribuire a sostenere l’equilibrio fisiologico.
La qualità dell’alimentazione quotidiana, infatti, non influisce esclusivamente sull’intestino: incide sul tono immunitario, sul livello di infiammazione cronica di basso grado e, indirettamente, anche sulla salute cerebrale attraverso i complessi meccanismi dell’asse intestino–cervello. Prendersi cura dell’intestino significa, in larga misura, prendersi cura dell’intero organismo. È necessario, infine, precisare che per “soggetto sano” non si intende semplicemente un individuo privo di malattie clinicamente manifeste, ma una persona senza patologie in atto e senza uno stato di infiammazione cronica di basso grado. Questa distinzione è fondamentale, poiché nella pratica clinica il termine “sano” viene spesso utilizzato in senso limitato, coincidente con la sola assenza di diagnosi formali.
7. Sintesi delle evidenze
Nei soggetti sani, l’organismo regola efficacemente la risposta ai frammenti proteici alimentari.
In presenza di vulnerabilità immunologica, predisposizione genetica non specifica o alterazioni della barriera mucosale, la risposta ai peptidi relativamente resistenti può risultare statisticamente amplificata.
Le evidenze più solide derivano da modelli sperimentali; i dati clinici nell’uomo, soprattutto in condizioni subcliniche, rimangono ancora limitati.
Il microbiota intestinale rappresenta un mediatore chiave nella modulazione di tali effetti, influenzando sia la degradazione dei peptidi sia la regolazione della risposta immunitaria mucosale.
8. Implicazione prudenziale
In soggetti con condizioni predisponenti — anche non pienamente manifeste — un approccio nutrizionale prudente può essere giustificato, non come restrizione indiscriminata, ma come strategia di modulazione dell’ambiente mucosale e infiammatorio.
Tale approccio dovrebbe essere:
-
personalizzato
-
contestualizzato
-
integrato nella valutazione complessiva dello stato di salute
e non inteso come una generalizzazione applicabile alla popolazione sana.
Bibliografia
Studi scientifici collegati ai passaggi più rilevanti del paragrafo di chiusura sistemica: interazione di frammenti proteici resistenti (come peptidi da glutine) con la barriera intestinale, segnali immunitari innati e potenziale modulazione del microbiota/risposta mucosale.
A. Ricerche, studi rilevanti