Premessa (il percorso del cibo: cenni)
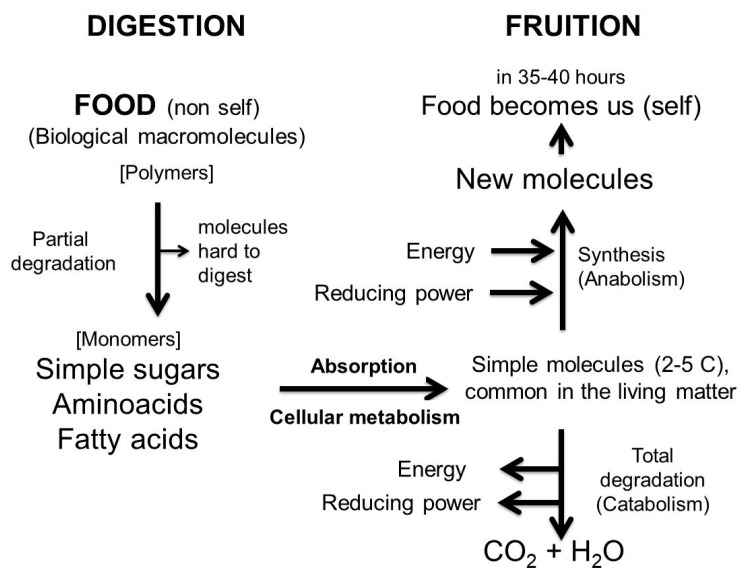
Il cibo ingerito inizia il suo percorso nella bocca dove inizia la digestione degli amidi, prosegue nello stomaco dove le proteine vengono scomposte in elementi più piccoli. Passa poi, nell’intestino dove altri enzimi digestivi continuano la digestione degli amidi, delle proteine e dei grassi. Nell’intestino la digestione continua per la presenza di altri enzimi e viene assimilato (l’assimilazione avviene principalmente nell’intestino tenue) attraverso i “villi” che ricoprono le pareti dell’intestino stesso; i nutrienti che attraversano i villi entrano nel circolo sanguigno. Solo il cibo digerito può passare attraverso questa barriera intestinale. In un individuo sano, il cibo (di un pasto equilibrato, sano contenuto) non digerito attraversa il colon per poi essere espulso. La funzione del colon è quella di assorbire acqua, nutrienti e di fermentare il cibo non digerito, convertendolo infine nelle feci per l’eliminazione.
In evidenza
Cibo indigerito:
Essendo di origine diversa dalla nostra, cellule, polisaccaridi e proteine del cibo non possono essere utilizzati così come sono. Devono essere degradati in molecole semplici dall’apparato digerente nel tratto gastrointestinale e poi assorbiti dalle pareti dell’intestino attraverso i “villi” intestinali per entrare, poi, nel flusso sanguigno.
Microbiota intestinale:
Il microbiota rappresenta l’insieme di tutti i singoli microrganismi -dai batteri, ai funghi, ai protozoi fino ai virus- che convivono con il nostro organismo senza danneggiarlo. Nel nostro corpo, il microbiota si trova non solo nell’intestino, ma anche sulla pelle, sui capelli, nella cavità orale, nei polmoni, negli organi genitali (vagina), nelle narici, nella cavità oculare e nel canale uditivo.
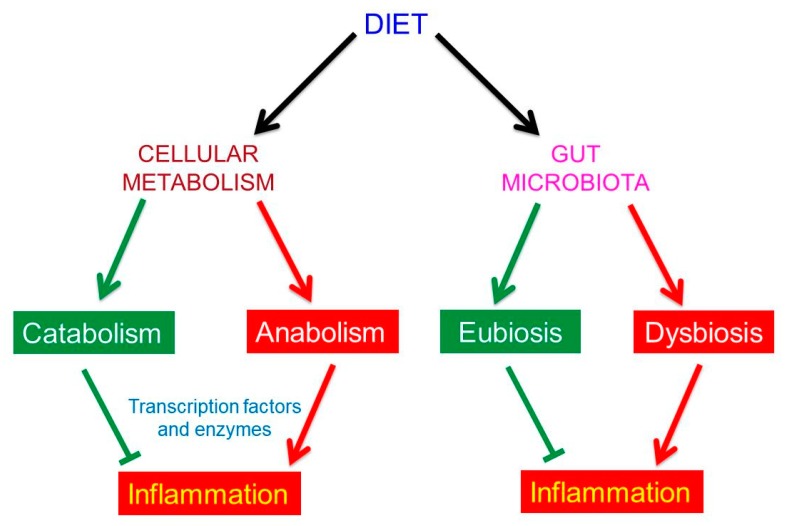
Il microbiota intestinale dipende da noi per il suo sostentamento; infatti, il cibo che scegliamo di mangiare determina la composizione del microbiota intestinale, nutrendo una o l’altra popolazione microbica e favorendone così la crescita [21–24].
In condizioni di salute, le diverse popolazioni microbiche vivono in un rapporto armonico e mutualistico con se stesse e con l’ospite. In questa condizione, chiamata “eubiosi”, l’ecosistema intestinale è ben bilanciato. Lo stato eubiotico è caratterizzato da un’elevata diversità microbica, con una marcata prevalenza di microbi potenzialmente benefici per l’organismo, in quanto influenzano praticamente tutte le funzioni intestinali: digestione e produzione di energia, immunità mucosale, integrità della barriera intestinale, protezione dai patogeni, produzione di vitamine e altri metaboliti utili, come gli acidi grassi a catena corta (SCFA). Inoltre, nello stato eubiotico la composizione del microbiota intestinale è benefica per la funzionalità di tutti gli organi dell’ospite, incluso il cervello.
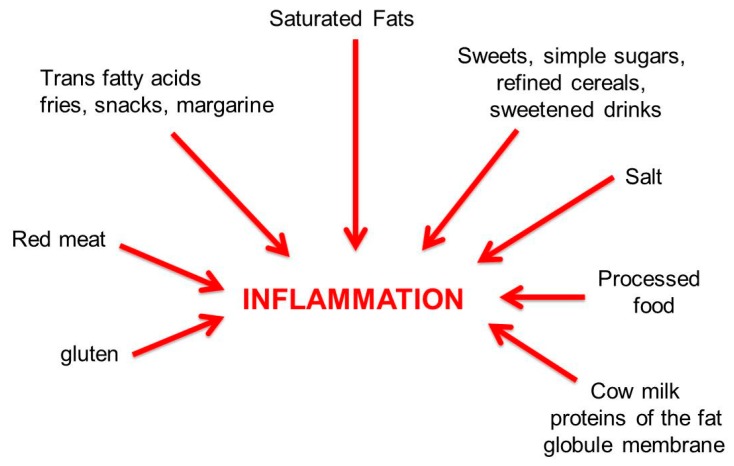
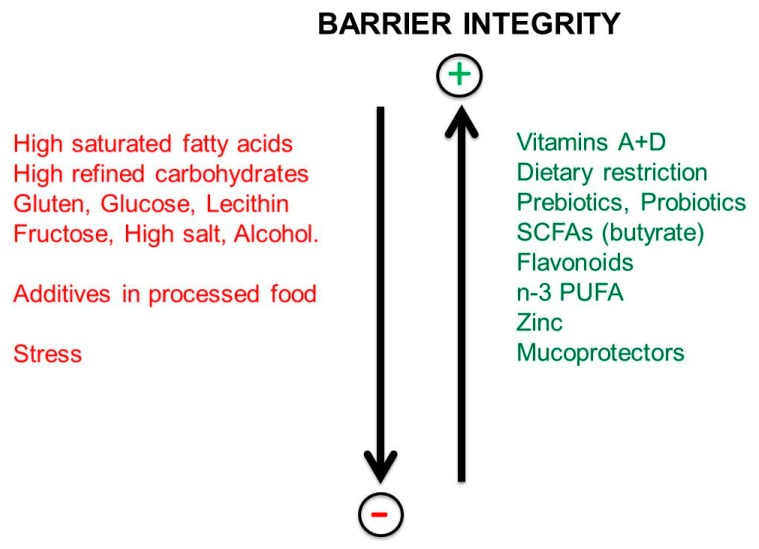
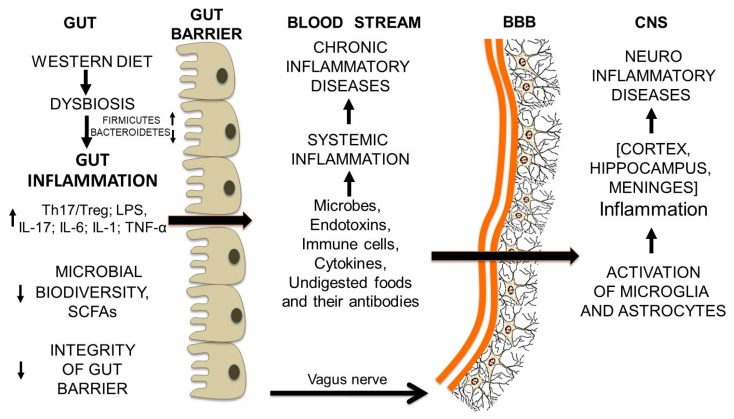
L’alterazione delle diverse popolazioni microbiche dovuta ad esempio ad una dieta ipercalorica, prevalentemente carnivora, ricca di acidi grassi saturi e carboidrati raffinati, e spesso associata ad alimenti trasformati industrialmente altera l’ecosistema intestinale a favore di batteri nocivi: questo stato è chiamato disbiosi. La disbiosi, se persiste è la premessa per l’infiammazione intestinale. L’alterazione del microbiota è causata inoltre da droghe, alcol, farmaci, stress.
Infiammazione intestinale
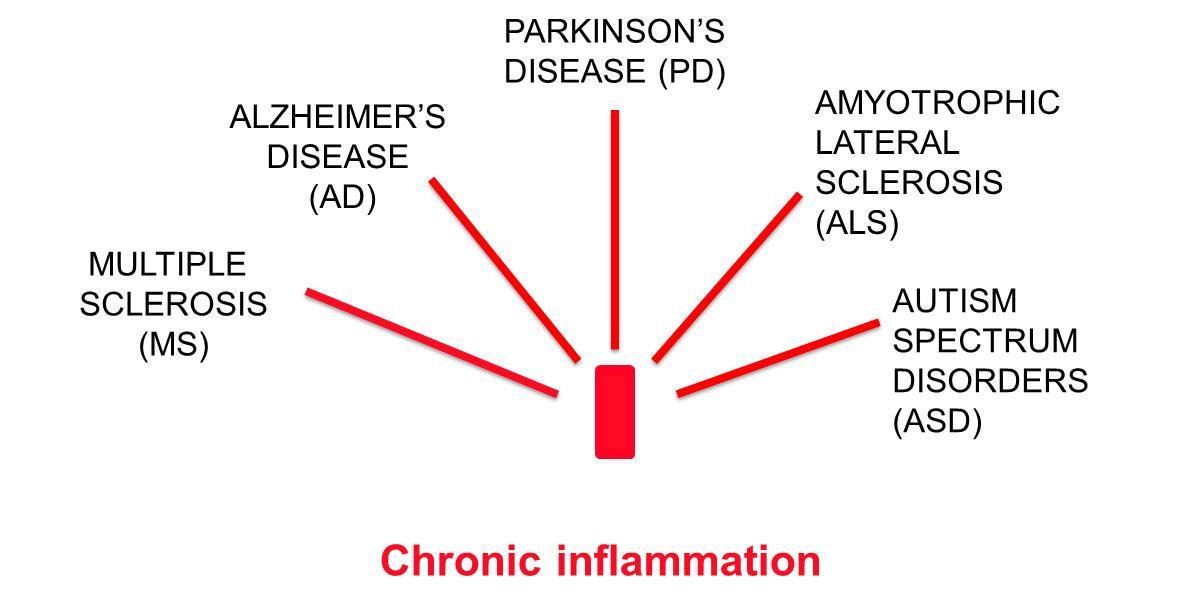
L’infiammazione è un processo di difesa innato [2,3]. Si verifica in risposta alla presenza di materiale estraneo o come conseguenza di danni tissutali causati da agenti fisici, chimici o biologici, o da anomalie come l’incapacità di eliminare le scorie o di digerire i nutrienti. Se la causa dell’infiammazione persiste, anche l’infiammazione persiste, solitamente con bassa intensità, e viene chiamata infiammazione cronica di basso grado. E’ causata anche, come evidenziato nel precedente paragrafo, dalla disbiosi intestinale.
Barriera intestinale
La barriera fisica intestinale è costituita da uno strato (intestino tenue) o da due strati (intestino crasso) di muco, un singolo strato di cellule epiteliali e l’endotelio vascolare. Le cellule epiteliali rappresentano la vera barriera insormontabile a tutte quelle molecole dannose per l’organismo (virus, batteri patogeni, parassiti, tossine, antigeni alimentari e cibo indigerito). Ciò è reso possibile dal fatto le cellule epiteliali sono strettamente associate tra loro formando delle giunzioni strette (tight junctions). La barriera epiteliale intestinale non è una struttura statica ma dinamica, poiché le sue giunzioni strette possono essere aperte e chiuse in risposta a stimoli esterni ed interni.
In conclusione, la barriera intestinale deve essere impermeabile principalmente alle molecole alimentari non completamente digerite. La rottura della barriera consente sia alle molecole alimentari non digerite sia alle cellule microbiche di fuoriuscire dall’intestino e entrare nel flusso sanguigno). Tutte queste condizioni possono innescare una risposta infiammatoria.
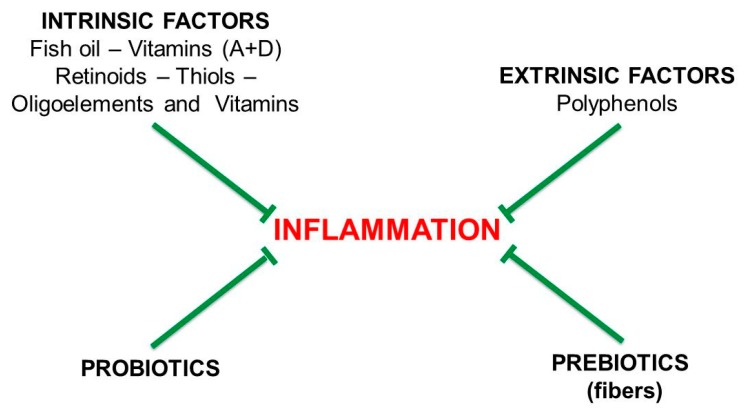
E’ importante evitare o limitare alimenti e farmaci che possono allentare l’integrità della barriera intestinale, comprese situazioni di stress persistenti, e preferire i fattori dietetici che possono rafforzare l’integrità della barriera intestinale.
Importante: gli alimenti trasformati sono pro-infiammatori perché possono contenere diversi additivi chimici: aromi artificiali, coloranti, conservanti, emulsionanti, antibiotici e in più metalli pesanti, pesticidi e erbicidi che hanno effetti deleteri sul microbiota intestinale e sui livelli della vitamina D.
Vitamina A + Vitamina D
Le vitamine A e D sono efficaci contro l’infiammazione cronica e favoriscono la stabilità della barriera intestinale. La loro azione sul microbiota non è diretta poiché i loro recettori nucleari sono espressi solo dall’ospite, non dal microbiota. La carenza di vitamina D porta alla rottura della barriera intestinale, alla disbiosi intestinale e all’infiammazione intestinale [80].
Barriera intestinale e glutine
Il glutine allenta le giunzioni strette della barriera intestinale e la rende più permeabile. È ormai chiaro che la risposta degli anticorpi osservata da Reichelt e Jensen [34] era dovuta al fatto che le proteine della gliadina attraversavano la barriera intatte o solo parzialmente digerite. L’aumentata permeabilità della barriera intestinale causata dal glutine è particolarmente evidente negli individui con sensibilità al glutine non celiaci [36].
Barrierra emato encefalica (cervello)
E’ la barriera che racchiude il cervello e impedisce ad agenti dannosi eventualmente presenti nel flusso sanguigno di entrare.
Il microbiota intestinale e le molecole di cibo non digerito cooperano nell’attacco alla barriera emato-encefalica. A prima vista, può sembrare strano che una condizione disbiotica intestinale possa portare al danno della barriera emato-encefalica (BEE). Tuttavia, nel corso di una disbiosi intestinale protratta, il normale dialogo tra intestino e CNS [86–88] viene in qualche modo interrotto dalle molecole che fuoriescono dal lume intestinale e si riversano nel flusso sanguigno, innescando un’infiammazione sistemica cronica. La formazione di anticorpi contro le molecole di cibo non digerito, che assomigliano ad alcune proteine cerebrali, può indirizzare i processi pro-infiammatori verso la BEE e causarne la rottura. Infatti, ciò che è stato in grado di rendere la barriera intestinale più permeabile può avere lo stesso effetto anche sulla BEE. L’ingesso di molecole dannose nel cervello aggravano le malattie neuro-degenerative.
Note
1 – Le note riassuntive derivano dalla traduzione di alcuni passaggi della ricerca:
Indigestione Food and Gut Microbiota May Cooperate in the Pathogenesis of Neuroinflammatory Diseases: A Matter of Barriers and a Proposal on the Origin of Organ Specificity. Paolo riccio e Rocco Rossano.
Department of Sciences, University of Basilicata, 85100 Potenza, Italy; paoloxriccio@gmail.com Correspondence: rocco.rossano@unibas.it. Received: 1 October 2019; Accepted: 8 November 2019; Published: 9 November 2019. Nutrients 2019, 11, 2714; doi:10.3390/nu11112714.
2 – La numerazione dei capitoli fa riferimento agli analoghi capitoli della ricerca di cui al punto 1.
La numerazione di ogni capitolo è analoga a quella della ricerca di cui al punto 1
3 – I numeri in parentesi quadra si riferiscono alle referenze citate nella ricerca di cui al punto 1.
Acronimi
central nervous system: CNS
chronic systemic inflammation: CSI
barriera emato-encefalica: BEE